|
|

Las adherencias intrauterinas pueden encontrarse obliterando parcial o totalmente la cavidad uterina en mujeres con alteraciones menstruales (habitualmente hipomenorrea o amenorrea secundaria) o con problemas de fertilidad. Aunque descubiertas por Fritsch en 1894, fueron descritas con gran detalle por Asherman en 1948 y existen grandes avances publicados en la literatura reciente.
El factor predisponerte en la mayoría de los casos es el embarazo junto con la implicación de la triada instrumentación quirúrgica, infección e hipoestronismo. Ha sido recientemente revisado por Kodamar y Arici, Berman y Yu.
 |
La verdadera prevalencia de las adherencias intrauterinas es difícil de establecer debido a que las pacientes son generalmente asintomáticas. Se estiman cifras de un 1,5% en mujeres con problemas de infertilidad hasta un 40% en mujeres sometidas a evacuación de tejido placentario retenido o a legrados repetidos por aborto. El legrado realizado entre 2-4 semanas tras el parto parece ser el factor más peligroso para producir adherencias intrauterinas, que puede ser agravado por periodos de hipoestronismo provocados por la lactancia. Aunque no hay estudios recientes que hayan estudiado la causa o prevalencia de las adherencias intrauterinas, basándonos en distintos artículos publicados podemos observar la prevalencia de las adherencias intrauterinas encontradas durante la realización de la histeroscopia por distintos motivos
- Amenorrea secundaria Prevalencia del 2,67%
- Legrado Postparto Prevalencia del 23,86%
- Legrados repetidos primer tte Prevalencia del 32%
- Infértiles Prevalencia del 7%
- Aborto de repetición Prevalencia del 23,26%
- Histeroscopia de rutina Prevalencia del 2,2%
Parece existir cierta predisposición constitucional para el desarrollo de las adherencias intrauterinas debido a que tras situaciones similares algunas pacientes no desarrollan adherencias mientras que otras desarrollan adherencias severas. Esos factores constitucionales también pueden explicar las diferentes respuestas al tratamiento y por que algunas pacientes tienen predisposición a presentar recurrencias
Existe una gran variedad de clasificaciones utilizadas. Inicialmente se basaban en los hallazgos de la histerosalpingografía. Con el desarrollo de la histeroscopia se propusieron nuevos sistemas de clasificación, pero se basaban más en hallazgos de investigación que en la presentación clínica. Aunque la ESGE (Sociedad Europea de Endoscopia Ginecológica) adoptó una clasificación puramente histeroscópica para la clasificación de las adherencias intrauterinas, la AFS (Sociedad Americana de Fertilidad) diseño un sistema de puntuación que incorporaba los síntomas clínicos junto a los hallazgos de la histerosalpingografía y la histeroscopia. Esta clasificación fue desarrollada para incluir el historial reproductivo de la paciente con la esperanza de que pueda darnos una predicción más exacta del potencial reproductivo futuro.
En la literatura reciente, el sistema de clasificación más ampliamente usado es el de la AFS, aunque otros autores utilizan el de la ESGE. Algunos grupos de trabajo han adoptado modificaciones de otros sistemas publicados o han desarrollado su propio sistema, incluso, algunos casos publicados no han adoptado ninguna de las clasificaciones propuestas. La presencia de numerosos sistemas de clasificación, hace difícil interpretar los estudios publicados.
Las mujeres con adherencias intrauterinas pueden tener una gran variedad de síntomas. El síntoma más frecuente de presentación son las alteraciones del patrón menstrual (hipo o amenorrea) o problemas de fertilidad y generalmente presentan una historia previa de un episodio de instrumentación uterina traumática. Otros síntomas de presentación pueden incluir el aborto recurrente u otras complicaciones del embarazo. El médico debe tener cierto grado de sospecha y poner en marcha los estudios apropiados.
En muchos departamentos, la histerosalpingografía es la investigación preliminar en mujeres con sospecha de adherencias intrauterinas. Aunque la histerosalpingografía puede tener una alta sensibilidad (81,2%) y especificidad (80,4%) para el diagnóstico de las adherencias intrauterinas, también puede tener una alta tasa de falsos positivos en cavidades con defectos de repleción por pólipos o miomas submucosos. Otras de las limitaciones de la histerosalpingografía es que las pequeñas adherencias laxas pueden pasar desapercibidas y que el mucus, las burbujas de aire y los detritus pueden dar apariencia de defectos de repleción.
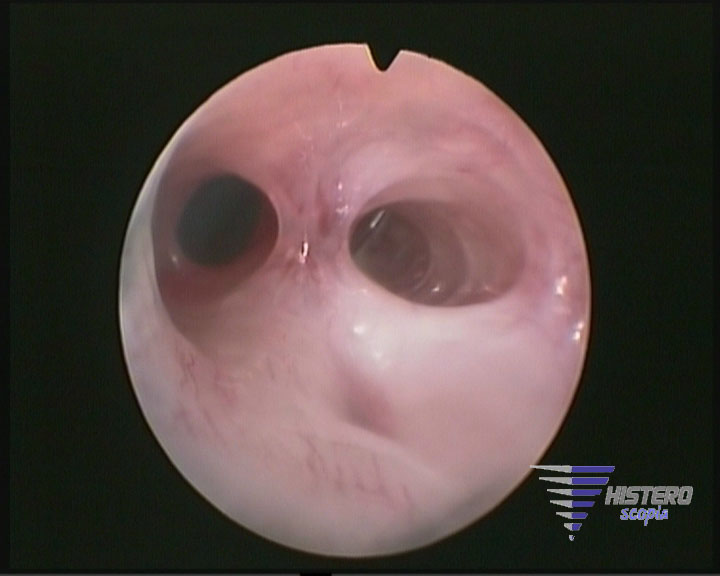
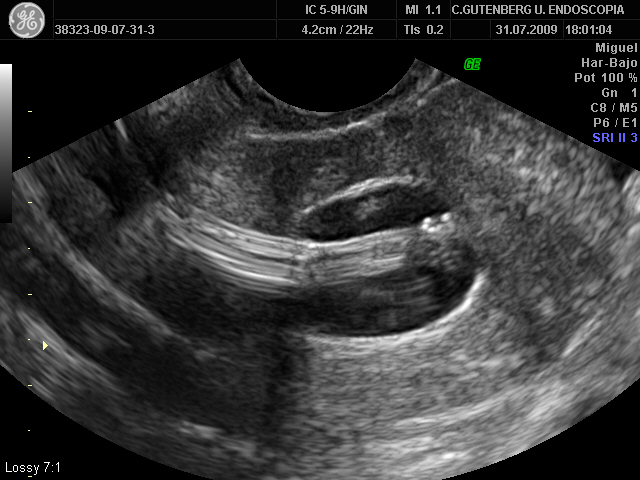
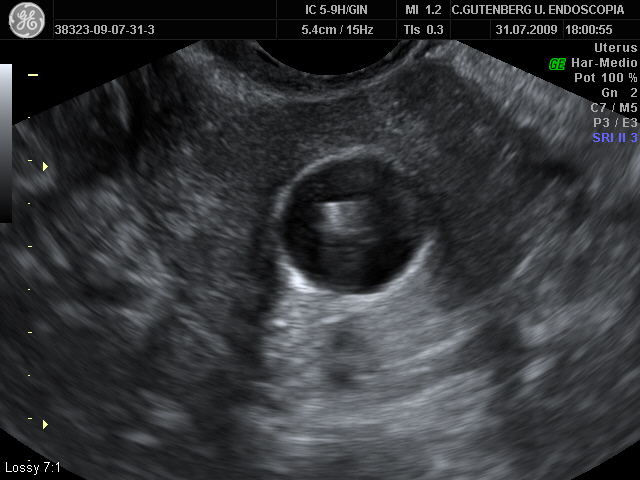
La histeroscopia es la técnica Gold Standard para el diagnóstico ya que permite una confirmación más exacta de la presencia , extensión y naturaleza de las adherencias intrauterinas. La histeroscopia también permite el tratamiento de ciertas adherencias en el mismo tiempo. Una limitación tanto de la histeroscopia como de la histerosalpingografía es que cuando hay una oclusión a nivel cervical o ístmica, no es posible una valoración de la zona superior uterina hasta que se resuelva esa oclusión. Debido a esta razón, la valoración ecográfica se ha convertido en una herramienta útil en la valoración prequirúrgica de las pacientes con adherencias intrauterinas.
La eco transvaginal es generalmente empleada para la valoración de la cavidad endometrial. Aunque la ecografía puede ser poco sensible para detectar adherencias intrauterinas, incluso con la utilización de técnicas 3D, la ecografía tiene una baja especificidad (43%) por lo que es necesaria la confirmación histeroscópica. La sonohisterografía, que combina la ecografía con la inyección de suero salino, parece que mejora la detección y evaluación de las adherencias intrauterinas.
Igualmente hay artículos recientes sobre el uso de la Resonancia magnética nuclear en la evaluación de las adherencias intrauterinas. Aunque puede jugar un papel complementario en el diagnóstico de las adherencias intrauterinas, no es muy utilizado.
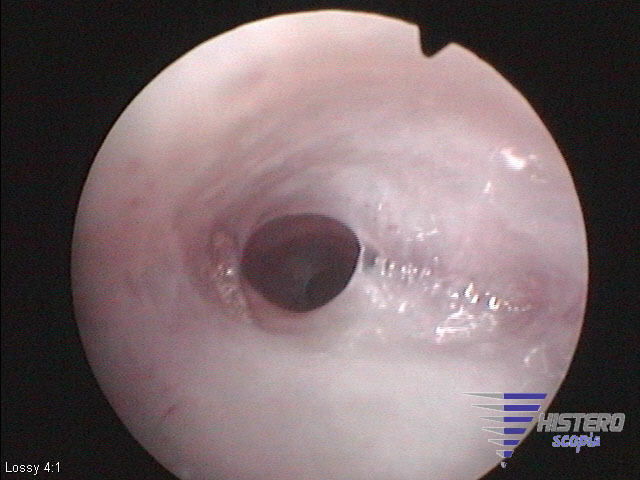 |
La llegada de la histeroscopia supuso una revolución en el tratamiento de las adherencias intrauterinas. Previamente se realizaba una dilatación roma junto con legrado o bien una histerotomía vía abdominal, pero actualmente todas las series publicadas describan la realización de adhesiolisis bajo visión directa. Aunque la histeroscopia es ampliamente utilizada, podemos encontrar diferencias tanto en la técnica histeroscópica como en los tratamientos adyuvantes empleados para conseguir unos resultados reproductivos posteriores óptimos.
En realidad, estamos seguros de que los clínicos abordan las adherencias mediante disección roma con una disección adicional con tijera o electrocirugía cuando falla la disección roma. Algunos autores han usado la cirugía monopolar, con o sin corriente bipolar, mientras que otros evitan la electrocirugía utilizando únicamente tijeras de histeroscopia. Como en cualquiera de los métodos de la adhesiolisis uno de los principales objetivos es evitar el sangrado ya que este solo incrementa la posibilidad de formación de adherencias. Para conseguir este objetivo es importante mantenerse entre las adherencias y no crear falsas vías por el miometrio.
Los métodos utilizados en para guiar el histeroscopio y evitar la perforación uterina y mantenerse en la cavidad uterina varían en cuanto a su éxito. Zikopoulos sugiere la utilización de la laparoscopia en pacientes en estadios II y III de adherencias intrauterinas. Otros autores utilizan la ecografía , en todas sus pacientes o en aquellas con una enfermedad más severa. En esos casos la ecografía transabdominal se utilizó para guiar el histeroscopio a través de la cavidad endometrial cuando esta obliterada. También se ha sugerido el uso de guia fluoroscópica, siendo utilizada con éxito. En estas series se inyecta un contraste radiológico en la cavidad uterina con una aguja espinal avanzando paralelamente al histeroscopio. Mediante este método, si la punta de la aguja se halla en tejido adherencial no se aprecia flujo de contraste, mientras que si la punta se encuentra en el miometrio, se aprecia extravasación del contraste y si se encuentra con algún islote endometrial o bien con la cavidad uterina, esta se vera rellena de contraste.
A pesar de los esfuerzos de los cirujanos, en las adherencias intrauterinas, como en todas las adherencias, existe una alta tasa de recurrencias, incluso con el uso de tratamientos adyuvantes dirigidos a minimizar la reaparición de las adherencias. La mayoría de autores recomiendan repetir la histeroscopia para evaluar adecuadamente la cavidad. Las últimas series publicadas recomiendan la repetición de una histeroscopia entre 1 semana y 2 meses tras el tratamiento inicial. En algunos casos se necesita una nueva adhesiolisis y algunas pacientes requieren múltiples intervenciones. Robinson et al necesitaban una media de 3 procedimientos mientras que otros estudios han mostrado un máximo de 5 o 6 procedimientos en casos aislados.
Aunque la sección adecuada de las adherencias es la clave para el éxito del tratamiento, los tratamientos adyuvantes para mantener la cavidad endometrial también son de vital importancia. Las tasas de recurrencia de las adherencias se han establecido entre un 3 y un 23% e incluso tasas mayores en casos de adherencias severas (20-62%). Los dos tipos de tratamientos empleados son la estimulación farmacológica del endometrio y el uso de barreras físicas para mantener la cavidad endometrial. Aunque todas las series recientes usan terapia estrogénica, algunas las combinan con barreras físicas.
Todas las series recientes incluyen un protocolo de administración de terapia estrogénica tras la cirugía. Los regímenes varían desde 2,5 mg de estrógenos equinos conjugados durante 28-30 dias a 4 mg de valerato de estradiol desde 22 dias a 2 meses. La principal diferencia entre los distintos regímenes es si administrar o no progesterona. Algunos grupos administran estrógenos solos mientras que la mayoría administran progesterona los últimos 5-10 dias del uso de estrógenos o una combinación de estrógenos y progesterona durante 2 meses. Hay publicado una caso reciente de uso de citrato de sidenafil (Viagra) para promover la estimulación endometrial en 2 pacientes sometidas a sinequiolisis por adherencias intrauterinas. Este tratamiento se administro algunos meses tras la cirugía.
La otra actuación farmacológica importante es la administración de profilaxis antibiótica. Como las infecciones es uno de los factores causantes de las adherencias, los antibióticos profilácticos intraoperatorios son universalmente prescritos. También se han propuestos tratamientos posteriores durante largo tiempo, como doxiciclina durante 10-14 dias, pero no hay datos que demuestran los beneficios de esta terapia.
Las barreras físicas para mantener separadas las paredes de la cavidad uterina se han utilizado durante 40 años. Se han utilizado múltiples dispositivos y se están estudiando nuevas técnicas
Existen riesgos y beneficios asociados al uso de DIUs tras el tratamiento de las adherencias intrauterinas. Se ha sugerido que la presencia de un D IU puede aumentar los riesgos de infección y que el uso de un DIU de cobre puede inducir una reacción inflamatoria e incrementar el riesgo de recurrencia. También se ha sugerido que los DIU en forma de T tienen poca superficie, por lo que dispositivos inertes como el asa de lippes puede ser el dispositivo ideal. El problema es que esos dispositivos no estan disponibles en todos los paises, como consecuencia de ello solo en una serie publicada las pacientes fueron tratadas con asa de lippes, mientras que la mayoría usaron DIUs de cobre. La duración del tratamiento con DIUs se estableció entre 1 y 3 meses. Ninguno de los estudio recomendaba el uso de DIU hormonal de levonorgestrel (Mirena) ya que este induce una atrofia endometrial pudiendo ser perjudicial en vez de aportar beneficios.
El uso de catéter de Foley para mantener la cavidad endometrial fue sugerido por Asherman en 1950. En un estudio reciente, se utilizó un catéter de Foley en todas las pacientes durante 24 horas tras la cirugía y esas pacientes también tuvieron un DIU de cobre durante 3 meses y recibieron estrógenos y progesterona durante 3 meses. Debido a que se usaron todos esas terapias de manera concomitante, es difícil determinar cuales de los resultados eran debidos a un solo procedimiento.
Se ha publicado un estudio que comparaba el uso de un catéter de Foley inflado dentro del útero durante 10 dias (n=59) con la utilización de un DIU (n=51) durante 3 meses. En el grupo de uso de Foley, las tasas de recuperación de regla y de embarazo fueron mayores y la tasa de recurrencia de las adherencias fue menor.
 |
 |
Recientemente un estudio piloto ha evaluado el uso de injerto de membrana amniótica para prevenir la reformación de adherencias. La adhesiolisis histeroscópica se continuaba con la introducción de un injerto de membrana amniótica recubriendo una sonda de foley en 25 pacientes. Aunque se vieron cifras de recurrencia del 48% en la histeroscopia de control esas adherencias fueron mínimas. No existen datos de seguimiento a argo plazo.
El ácido hialurónico es un componente natural de la matriz extracelular, el humor vítreo y el liquido sinovial que se ha propuesto como un posible antiadherencial. Se ha sugerido en estudios controlados randomizados que el ácido hialurónico puede prevenir la formación de adherencias intrauterinas tras la evacuación de restos gestacionales retenidos y tras la realización de procedimientos histeroscópicos electroquirúrgicos. Aunque las series publicadas dan excelentes resultados, el numero de pacientes es pequeño y hacen alta más estudios.
El éxito de la cirugía puede establecerse en la restitución de la anatomía, restitución de la menstruación y resultados en cuanto a gestación. Todos esos resultados se afectan adversamente por la severidad inicial de las adherencias intrauterinas. Las comparaciones entre los resultados de las distintas series publicadas son difíciles debido a que las clasificaciones usadas y el tiempo de seguimiento varían entre los distintos grupos de trabajo. Por lo tanto, no son posibles establecer conclusiones favorables a una técnica sobre otra.
Todos los estudios recientes consiguen una buena restauración de la anatomía y aunque generalmente se realiza una segunda histeroscopia de control, generalmente no se hallan adherencias que requieran tratamiento. Zikopoulos publico un éxito anatómico de 43 sobre 46 (93%) tras la sinequiolisis inicial. Cuando Yu estudio la recurrencia de las adherencias según la severidad de estas, observaron unas tasas de recurrencia de 0; 16,7 y 41,9% para adherencias leves, moderadas y severas.
Casi todas las pacientes amenorreicas parecen conseguir un patrón menstrual normal tras la conclusión del tratamiento. En estudios recientes, las tasas de menstruación normal están entre 92 y 96% para la mayoría de los grupos. Una vez más, la pacientes con cuadros más severos de adherencias intrauterinas tienen menos posibilidad de recuperar un patrón menstrual normal.
Es aun más difícil obtener datos precisos en cuanto a resultados perinatales en los estudios actuales. Debido a que mucho son recientes, muchas de las pacientes incluidas aun no desean gestación no han llegado a término de su embarazo. Aunque algunos estudio han mostrado cifras de recién nacido vivo de entre 43ª 47%, otros presentan cifras menores de entre 27 a 29%.
Durante muchos años se ha creido que los embarazos tras tratamiento de adherencias intrauterinas tenían un riesgo aumentado de complicaciones obstétricas. Los estudios recientes parecen avalar esta idea, existe un estudio publicado que hallo una tasa de prematuros del 50% y hubo un total de 7 histerectomías obstétricas de un total de 101 nacidos vivos (7%). Las complicaciones obstétricas como placentación anormal (acreta, percreta y previa), perdidas del segundo trimestre, retraso del crecimiento intrauterino y parto prematuro, son mucho mas frecuente en este grupo de mujeres
Las adherencias intrauterinas generalmente ocurren tras una instrumentación uterina traumática, habitualmente tras embarazo y generalmente acompañada de infección o hipoestronismo. Pueden causar trastorno menstrual e infertilidad y el diagnostico habitualmente se encuentra retrasado. Los clínicos deberían tener un cierto grado de sospecha y emplear las técnicas de diagnostico adecuadas. La histeroscopia es el Gold Standard para el diagnostico y tratamiento de las adherencias intrauterinas. El manejo exitoso es complejo y a veces precisa de varias intervenciones quirúrgicas y de tratamientos adyuvantes como la terapia hormonal. Con el manejo correcto, el pronóstico para volver a recuperar menstruaciones regulares es excelente, debiéndose conseguir cifras de recién nacido vivo de mas de un 50%.

|
Derechos de autor 2010 HISTEROSCOPIA |